
文/簡錫淵 花蓮慈濟醫院內視鏡進階治療科主任
在現代社會中,肥胖已被世界衛生組織(WHO)正式定義為一種慢性疾病。它不僅是外觀上的困擾,更是心血管疾病、第二型糖尿病、呼吸中止症及多種癌症的共同推手。
根據臺灣國民健康署的標準,成年人BMI 身體質量指數落在二十四到二十七之間為過重,二十七到三十為輕度肥胖,三十到三十五為中度肥胖,而超過三十五則屬重度肥胖。除了BMI,腰圍更是內臟脂肪的重要指標,男性應小於九十公分,女性應小於八十公分。
研究顯示,肥胖患者若能減掉原始體重的百分之五到十,即可顯著改善血壓、血糖及血脂,降低慢性病發作風險。雖然「少吃多動、睡眠充足」是減重的不二法門,但對於進入醫療級治療(藥物、內視鏡或手術)的患者來說,如何透過「精準監控」來確保減掉的是脂肪而非健康,才是治療成功的關鍵。

腰圍是內臟脂肪的重要指標,男性應小於九十公分,女性應小於八十公分。
治療前的全方位評估
找出隱藏的健康地雷
醫療級的減重治療絕非單純開藥或手術。在療程開始前,專業醫師會進行一系列「基礎評估」。這不僅是為了確立減重目標,更是為了診斷出病人可能連自己都不知道的肥胖併發症。
首先是身體組成分析。目前臺灣臨床上普遍使用如InBody 或ACCUNIQ 等高階醫用儀器。相較於家用體重計,這些設備能精確區分肌肉、脂肪、蛋白質與水分,評估「體脂肪率」與「內臟脂肪等級」,讓我們了解肥胖的具體分布。
接著是血液數據檢驗與影像檢查。醫師會檢測血球計數、肝腎功能、甲狀腺功能、血糖(HbA1c)、血脂肪、尿酸等指標。許多患者在評估後才驚覺,自己的血糖已處於糖尿病前期,或尿酸過高面臨痛風的風險。此外,透過腹部超音波可評估脂肪肝的嚴重程度,甚至需輔以X光或胃鏡來確認消化道狀態。這些數據能讓醫療團隊判斷,除了體重,是否還有已存在的慢性病需要同步藥物介入,確保治療的安全性。
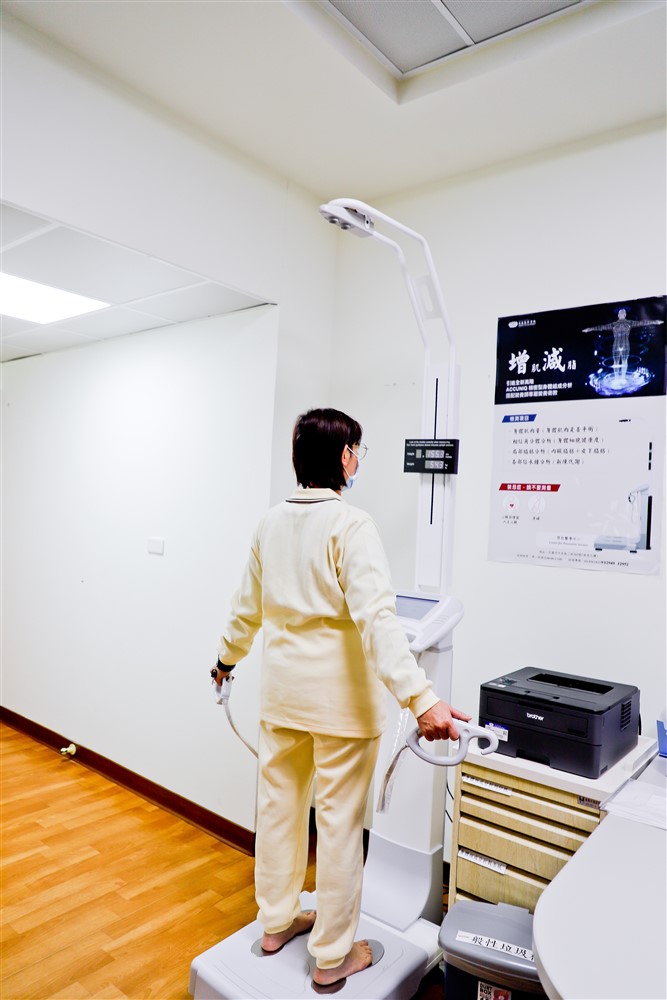
臺灣臨床上普遍使用如InBody 或ACCUNIQ 等高階醫用儀器,能精確測量並區分體內的肌肉、脂肪、蛋白質與水分的比例,評估「體脂肪率」與「內臟脂肪等級」。圖為花蓮慈院預防醫學中心檢查示意圖。攝影/洪靜茹
治療過程的動態監測
拒絕盲目減重
當治療啟動後,真正的專業體現在「過程監控」。醫療級減重強調「只看體重公斤數是不夠的」。在體重管理醫師的監控下,醫師會透過定期回診問診,深入了解患者的睡眠品質、飲食內容、運動頻率與排便狀況。
身體組成分析(建議每個月一次) 是監控的核心,它能告訴我們患者減輕的是否為脂肪。若肌肉量下降過快或出現脫水跡象,醫師能即時修正飲食與運動處方,或調整減重藥物的劑量(如GLP-1 RA 針劑的增減),以預防代謝率大幅下降。此外,抽血追蹤(建議每三個月一次)能讓我們看見生理指標的實質進步。當血糖與血脂回到正常範圍,醫師能精準判斷何時該調降「三高藥物」或減重藥物的劑量。
對於脂肪肝的追蹤(建議每六個月一次超音波),則是觀察代謝改善的重要視覺指標。若是接受胃水球、縮胃術等內視鏡或外科手術的患者,醫師還會安排定期胃鏡檢查(建議每年一次),確保胃部黏膜健康與手術部位的復原情況。

腹部超音波可評估脂肪肝的嚴重程度。圖為花蓮慈院預防醫學中心檢查示意圖。攝影/洪靜茹
跨專科統合
安全有效的專業之道
體重管理是一門跨領域的科學。肥胖往往伴隨著睡眠呼吸中止(耳鼻喉科)、胃食道逆流(消化內科)、多囊性卵巢症候群(婦科)、關節受損(復健科)或壓力性進食(身心科)。專業的體重管理醫師扮演著「總舵手」的角色,能藉由會診方式統合各專科醫師,為病人打造全方位的診療地圖。
民眾應嚴格避免自行購買來源不明的藥物或「盲目打針」。缺乏醫師監控下的減重,極易觸發藥物禁忌症,甚至導致嚴重的副作用或健康受損。要達到安全、持久且有效的減重,請尋求專精體重管理的醫療團隊協助。這不僅是為了變美,更是為了在專業醫師的引導下,精準地贏回健康人生。
