文/謝明錦 攝影/賴廷翰
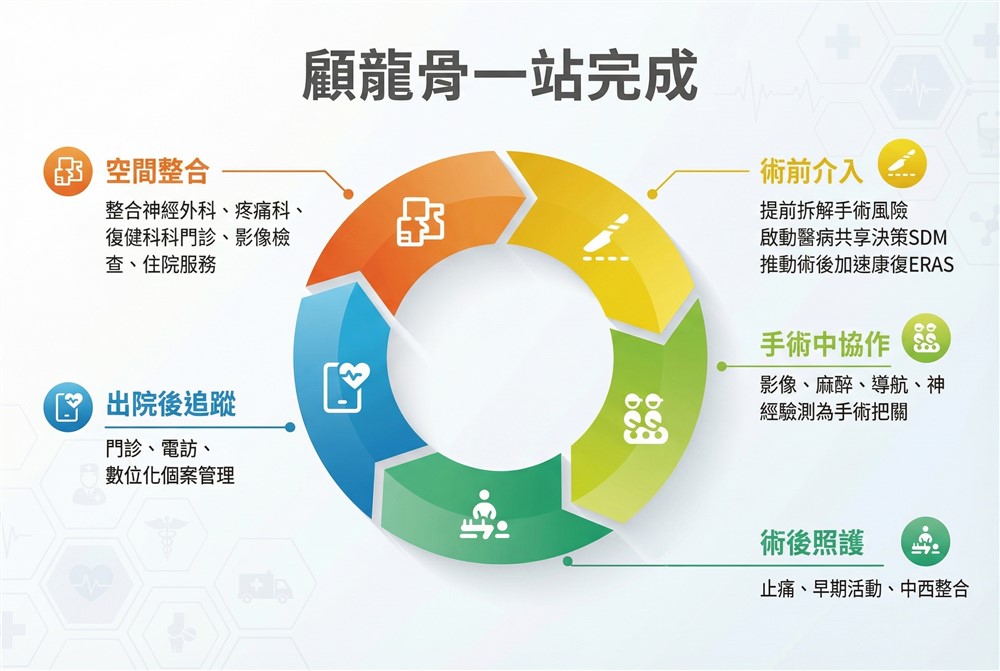
在脊椎手術愈來愈精準、愈來愈微創的現在,真正決定病人恢復速度與生活品質的,往往不只是進開刀房手術的那幾個小時,而是從門診評估到出院追蹤的整段照護流程。台中慈濟醫院神經醫學中心推動的團隊照護模式,期待用跨科協作方式把風險提前分散、把恢復時間向前提早,讓病人少跑一趟醫院、少痛一天、少擔心一分風險。
一站式門診:
把「奔波」變成「一站完成」
脊椎病人多半同時需要影像檢查、疼痛評估、復健建議與住院安排,傳統模式下,病人常在醫院的不同樓層、不同窗口間來回奔走。神經醫學中心採取「一站式」空間整合做法:規畫神經醫學中心門診、復健相關單位、疼痛評估、影像醫學與住院服務都在同一樓層,讓病人在單一動線內完成看診、檢查與後續安排,降低等待時間,也減少資訊在不同單位傳遞時的落差。
診斷階段, 團隊不只看X 光、MRI、CT 等影像,更會把病人的工作型態、生活需求一併納入評估。若進入手術評估,衛教團隊立即啟動「醫病共享決策」(SDM):透過實體模型與衛教影片,把手術方式、植入物差異與可能風險講清楚、說明白,讓病人不是「被告知」,而是「一起做決定」。
術前就介入:
提前拆解手術風險
神經醫學中心推動「術後加速康復」(ERAS),並落實在術前準備。跨科團隊通常在手術前就開始介入:
1. 麻醉科評估風險,為高齡、慢性病人設計個別化麻醉策略。
2. 營養科評估蛋白質與熱量攝取,為傷口癒合與骨融合先「存本」。
3. 復健科在手術前先教病人正確翻身、下床、走路技巧,並視狀況安排下肢肌力核心訓練,讓病人手術後能更快動起來。
換句話說,病人進手術室前,團隊就已經在替「術後如何快速復原」鋪路。
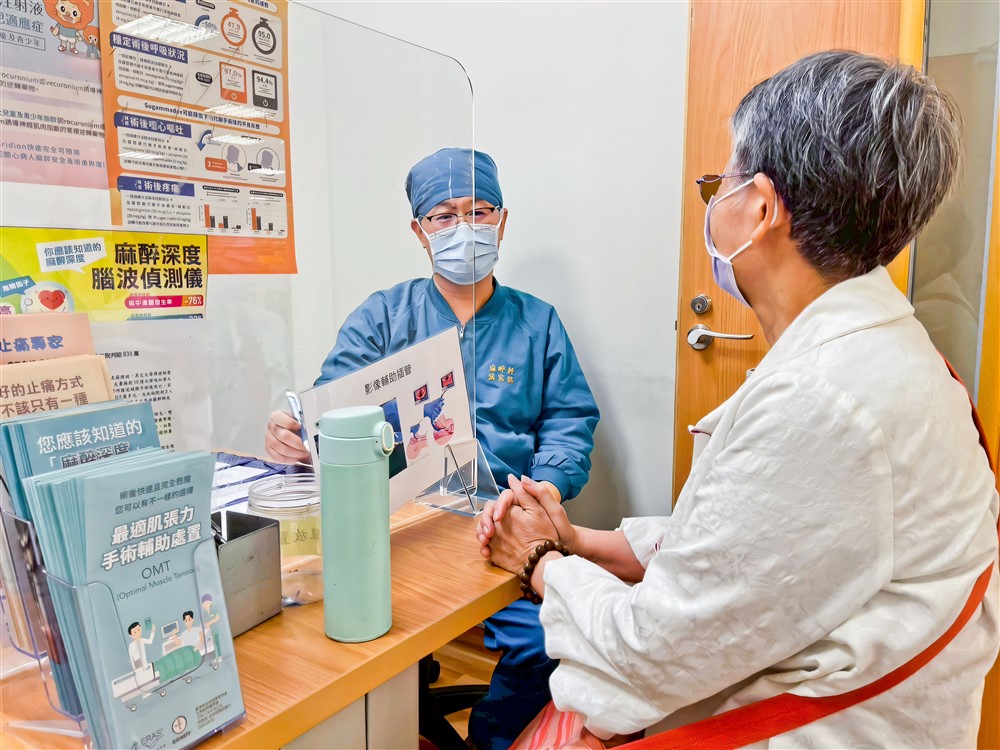
台中慈濟醫院神經醫學中心跨科合作,推動「術後加速康復」。上圖為麻醉科醫師術前為病人評估風險,設計個別化麻醉策略。下圖為專責護理師進一步提供治療方案的詳細資訊。
手術中協作:
影像、麻醉、神經監測同步把關
當病人進入手術室,外科醫師主場外,更有多專業科別同臺協作:護理團隊把關無菌流程與器械管理,降低感染風險;麻醉團隊全程監控生命徵象、體溫與麻醉深度,並以多模組止痛策略降低術後不適;放射團隊精準操作影像儀器、配合導航建立三維模型,同時管理輻射劑量;必要時加入神經監測,在減壓與矯正過程中即時確認神經功能安全。
整套協作流程的精神,是把「可能出問題的點」拆成很多個可監測、可管理的小環節,用團隊分工把風險降到最低。
術後不只止痛:
早期活動+中西整合+出院後追蹤

手術後的照護目標為幫助病人盡早恢復活動能力,台中慈濟醫院神經醫學中心會與復健、營養、護理及中醫團隊舉行跨團隊會議討論照護計畫。
手術結束後,照護目標立刻轉向「早期活動、早期恢復」。復健團隊會在手術後評估翻身與下床姿勢,設定階段性步行目標;營養團隊協助病人及早進食補充修復所需營養;護理團隊負責傷口與疼痛管理、監測警訊,並提供包含QR Code 衛教影片的「術後關懷包」,讓病人在病房與回家後都能照著做。
神經醫學中心也發展出疼痛控制的中西醫彈性整合:由中醫部適時會診,透過中藥調理與耳穴貼針等方式,協助緩解急性疼痛,讓病人能更順利開始活動。
更關鍵的是,照護不在出院當天結束。行動不便或需要輔具的病人,專科護理師會在出院前串聯社工資源,提供經濟協助與輔具借用(如高背輪椅、助行器等)。特色是「便利與信任」:流程簡化、取得快速,減少病人與家屬的壓力。
出院後三日內,團隊會進行電訪追蹤;並透過Line 官方帳號「乎我照顧您的龍骨」提供數位化個案管理,讓病人能隨時諮詢、協助掛號與回診安排。從院內到居家、從人力到數位,照護鏈條延伸得更長,也更貼近病人的日常。
神經醫學中心團隊推動的是:不只是做好手術,而是設計好病人「好起來」的路徑。透過跨科整合的模式,病人不只是透過醫療技術修復身體,更是在心理上有被醫療團隊穩穩接住的安全感。

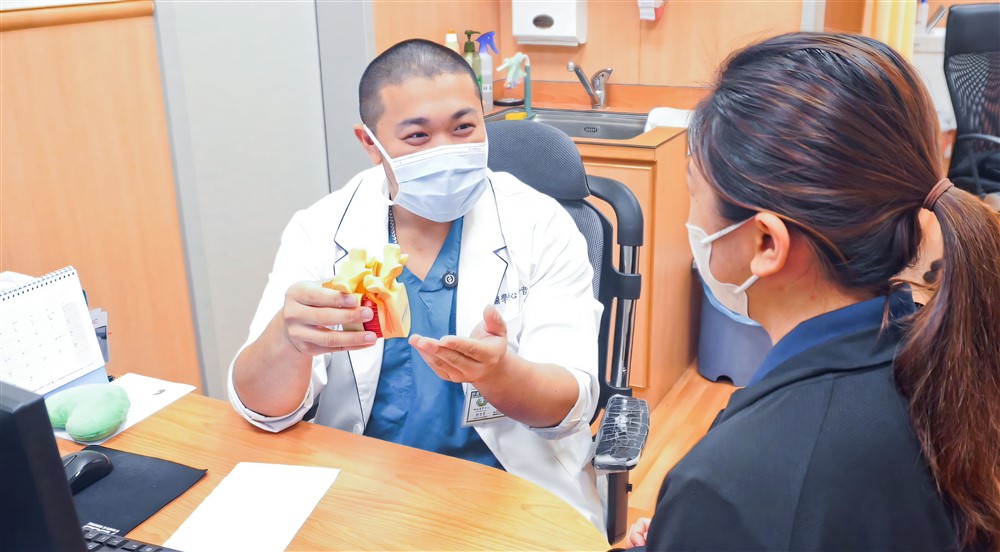
台中慈濟醫院神經醫學中心復健團隊在手術後提供復健動作指導與建議。
