醫療現場,技術與照護持續精進的核心概念都關注病人是否透過醫療介入,在身體健康與生活品質獲得改善。神經醫學領域傳統上需要施做大型手術與長期復原的模式也隨著科技進步改變,台中慈濟醫院神經醫學中心更鎖定「精準、微創與快速復原」的方向,透過手術設備硬體提升與照顧觀念的軟體上雙管齊下,逐步建立一套以病人為中心的整合治療模式。
文/謝明錦 攝影/賴廷翰
台中慈濟醫院神經醫學中心團隊。
少女脊椎側彎手術:
精準導航改變手術風險
十七歲的何同學在國中時期便被父母注意到體態問題,確診為脊椎側彎。當時因角度尚未惡化,家人僅持續追蹤觀察。但隨著成長,側彎角度逐漸加重,影響了少女最在意的身形外觀,何同學及父母跟醫師討論評估後,醫師建議進行矯正手術。台中慈濟醫院神經醫學中心主任林英超表示,青少年的長節脊椎側彎矯正一直被視為高難度手術,不僅手術時間長,也可能伴隨出血量大與神經損傷風險。因此,神經醫學中心團隊安排在「複合式手術室」進行手術。
「複合式手術室」最大的特色是整合高階影像設備在同一個手術空間,傳統手術若需要確認精密影像,常必須暫停手術並將病人轉送到電腦斷層室檢查,不僅增加麻醉時間,也提高移動風險。複合式手術室則透過滑軌式電腦斷層掃描儀與多軸機械臂,讓影像掃描與手術同步進行。
醫療團隊在何同學的手術中,運用三維立體導航系統與複合手術室影像設備,即時建立脊椎三維影像。醫師可以在螢幕上清楚看到每一節椎骨與椎弓根的角度,並計算最佳螺釘植入路徑。透過導航系統輔助,鈦合金骨釘的置放精準度提升到接近百分之百,大幅降低神經傷害與植體偏移風險。
手術後的復原速度也明顯加快。何同學術後第三天便能下床活動,一星期左右疼痛明顯減輕。她表示,手術後身體姿勢變得更挺直,走路、彎腰等日常生活都逐漸恢復正常。在過去傳統手術,要達到這樣的復原速度,往往需要好幾個月才能達到。
近年透過複合式手術室、三維立體導航系統與微創手術技術的導入,再加上術後照護觀念的革新,透過多個臨床案例,可以看見醫療硬體與軟體同步進化,實際改變了病人的治療歷程與生活品質。
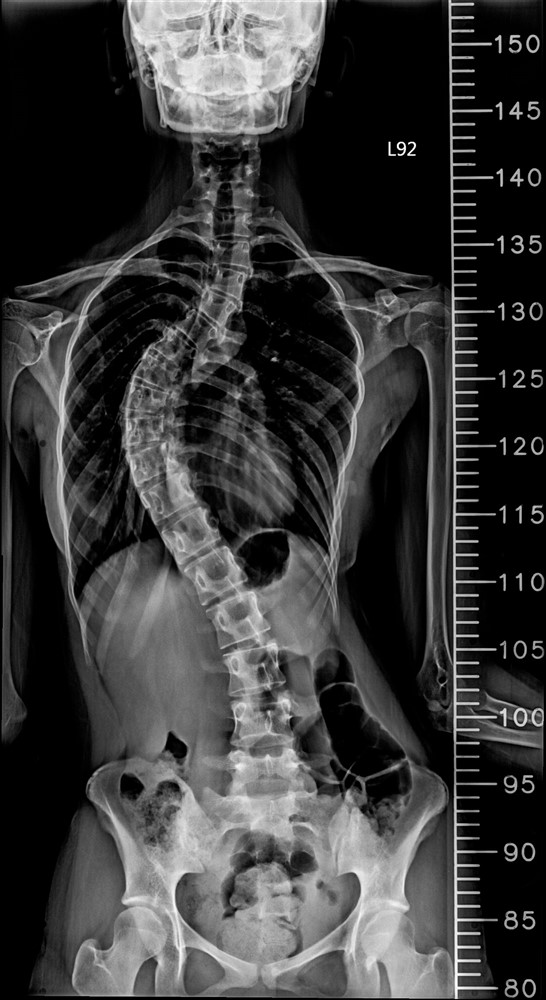
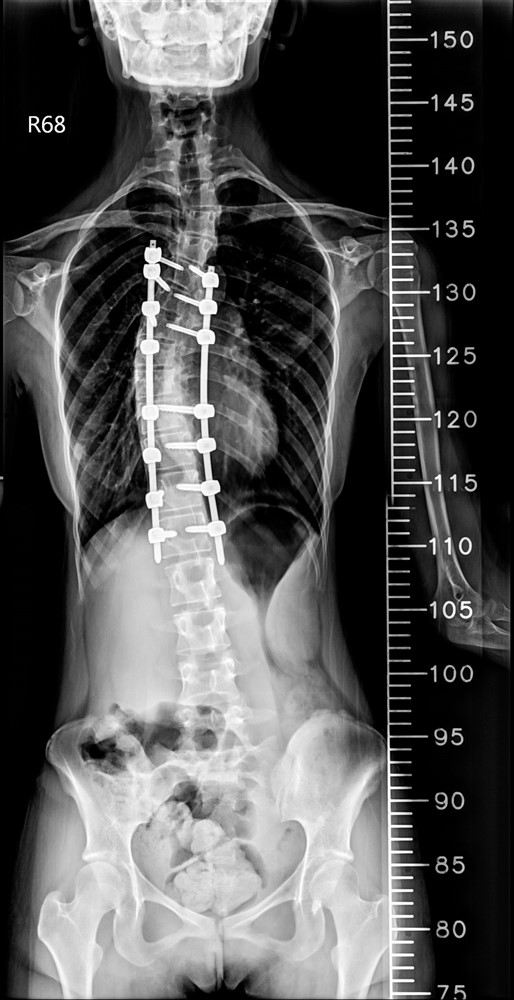
台中慈濟醫院神經醫學中心於複合式手術室成功完成脊椎側彎矯正,術後復原速度較傳統快速許多。
手術室升級:
影像與手術同步整合
神經醫學中心主任林英超指出,複合式手術室的核心價值在於「高度整合」。手術室內配置滑軌式電腦斷層、即時影像監控系統以及全透光手術床。透光材質可避免金屬遮蔽影像,使掃描結果更清晰。多螢幕系統則同步顯示手術視野與影像資料,讓醫療團隊即時掌握手術進度。
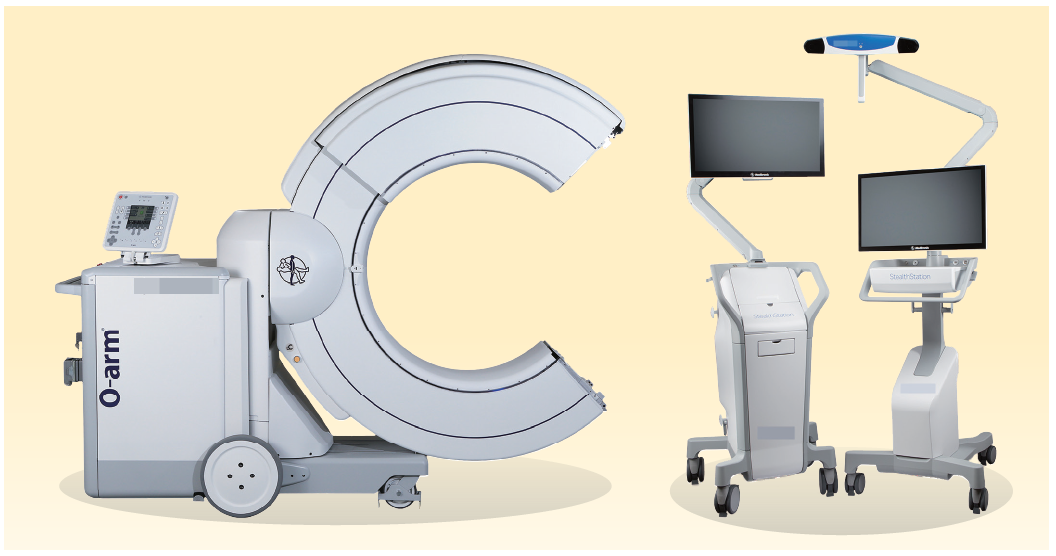
此外,神經醫學中心同時配備移動式O-arm 設備,可應用在非複合式手術室的手術。O-arm 設備外型呈環狀,可環繞病人掃描,並在短時間內建構完整脊椎影像。當影像資料與導航系統整合後,醫師操作器械時,就像擁有「上帝視角」,能夠即時看到手術器械與骨骼結構的相對位置。
林英超指出,精密影像設備讓脊椎手術從過去高度依賴醫師經驗的模式,逐漸轉向數據導引的精準醫療。除了側彎矯正手術,脊椎骨折固定、腫瘤切除與複雜脊椎融合手術,也能因此提高安全性。
左側設備:O-arm ™ 術中 3D 影像系統 (O-arm Surgical Imaging System),是一臺可以在手術過程中環繞病人拍攝的機器,能即時提供高解析度的2D 與3D 醫學影像(類似術中的電腦斷層掃描)。右側設備:StealthStation ™ 手術導航系統 (StealthStation Surgical Navigation System) 是一套先進的導航定位系統,包含螢幕臺車與上方的紅外線攝影機)。
免背架策略:
術後照護觀念的改變
硬體設備的進步之外,術後照護觀念的改變同樣影響深遠。過去脊椎手術後,病人通常需要長期臥床並穿戴背架,以避免脊椎活動造成植體鬆動。然而,神經醫學中心近年提出新的復原策略:多數病人在手術後不再需要長期穿戴背架。
林英超主任指出,醫療團隊觀察發現,長時間依賴背架會導致背部與腹部肌肉萎縮,反而使脊椎穩定度下降。同時,缺乏活動也容易造成關節沾黏,延長復健時間。因此,新的照護模式鼓勵病人在手術第二天就下床活動,甚至可以做彎腰或蹲下等輕度動作。
林英超說明,多年臨床追蹤顯示,「早期活動」模式並未增加螺釘鬆動或斷裂的風險,反而降低術後疼痛。統計顯示,不穿背架的病人術後疼痛發生率約為一成,低於傳統治療的統計數據。背部沉重感的比例也不到百分之一。醫療團隊認為,觀念的轉變,有助於讓病人更快回到日常生活。
台中慈濟醫院神經醫學中心林英超主任說明,複合式手術室的精密影像設備讓脊椎手術精準化,脊椎側彎矯正、脊椎骨折固定、腫瘤切除與複雜脊椎融合手術都適用,安全性也提高。
高齡翻修手術:
截釘技術降低風險
脊椎手術中最具挑戰性的情況之一,是需要再次手術的「翻修病例」。林英超主任說明,需要「翻修」的病人通常曾接受過脊椎固定手術,患部組織已形成疤痕與沾黏,再次手術時神經受傷風險提高。此外,翻修病人多屬高齡,往往伴隨骨質疏鬆或慢性疾病。
八十五歲的林女士在十多年前與七、八年前曾分別接受兩次腰椎手術,近來卻出現劇烈腰痛,翻身時疼痛指數高達八分,甚至難以入睡。影像檢查發現,她的腰椎第一與第二節出現嚴重狹窄,需要再次手術。
神經醫學中心團隊採用「截釘翻修技術」,處理高齡與多次手術史的複雜個案。「截釘翻修技術」的概念並非完全拆除舊有植入物,而是在原有固定系統仍可利用的情況下,截短或延伸固定桿,再重新連接新的固定結構,如此可以避免大範圍拆除植體與肌肉剝離。
林女士的手術過程順利,術後十天疼痛感即明顯緩解。兩個月後,她已能每天步行半小時,生活品質大幅改善。對她而言,最大的改變是終於能夠「一覺睡到天亮」。
神經醫學中心統計顯示,近兩年共有五十多名患者接受截釘翻修手術,平均出血量比傳統延長固定手術少約一百五十毫升。對於高齡或慢性病患者而言,出血量減少意味著感染與心血管負擔也隨之降低。
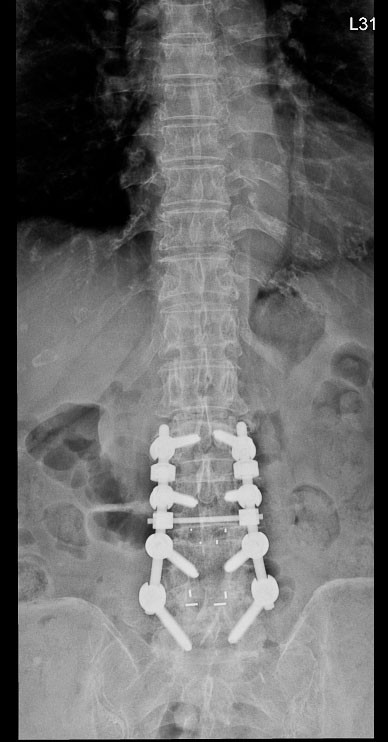
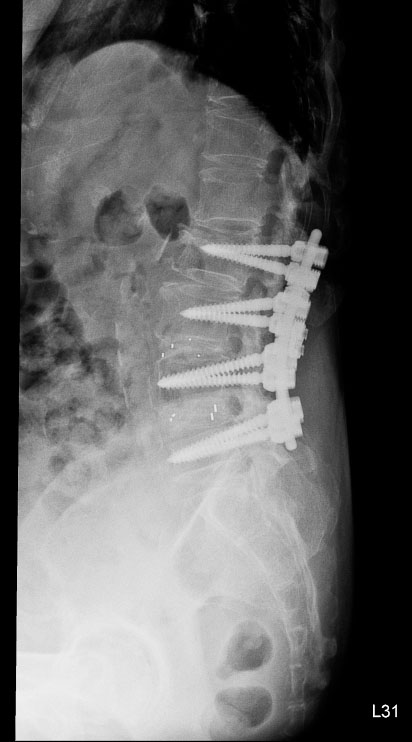
術前
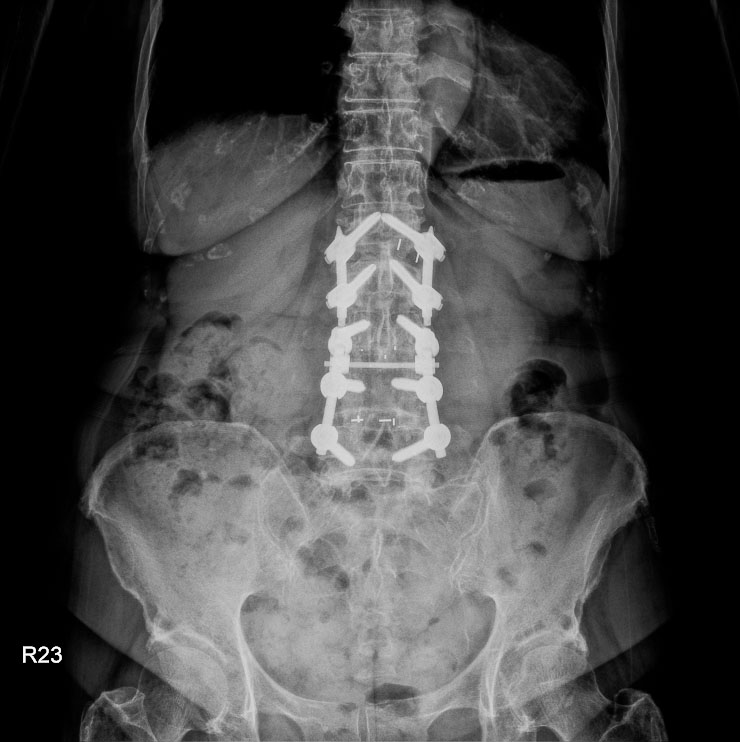
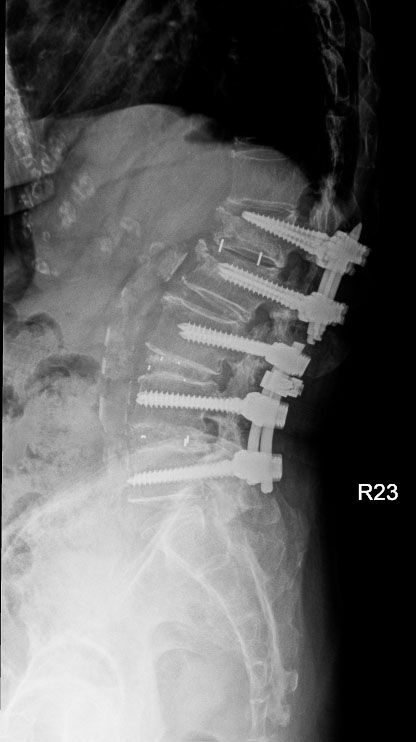
術後
林女士術前與術後的影像檢查結果。
林女士術後回診,林英超主任說明術後狀況並提醒逐步延長每日步行時長。
微創技術:
讓病人快速回歸生活
除了高齡翻修手術,微創脊椎手術同樣為中壯年病人帶來改變。三十五歲的林先生是一名工程師,曾因椎間盤突出接受內視鏡手術。但幾年後,他再次出現腰痛與右腳麻木,甚至走路會跛行。
林英超主任檢查後,建議進行微創骨釘融合與椎間盤切除手術,並置入可撐開式椎間墊片,以恢復椎間高度。林主任說明,微創手術傷口較小,肌肉破壞較少,復原速度也會比較快。
手術後一個月,林先生便順利返回工作崗位。半年後,他甚至開始規律運動,每週到健身房進行重量訓練,也能跑步與打籃球。對他而言,最大的改變是日常生活不再被疼痛與麻木困擾。
醫療技術能改變身體狀況,醫療團隊的陪伴,也往往能改變病人的人生。接受微創手術的七十九歲趙女士,手術前,就經歷了一段身心交織的艱難時刻。她在左膝關節手術後約四十天外出購物時不慎跌倒。之後逐漸出現臀部、左大腿與腰部疼痛。她形容彎腰時痛得最為劇烈,甚至需要別人攙扶才能站起來。就在忍受身體疼痛的同時,相伴五十六年的丈夫也不幸過世。
兒子與孫子每晚上來陪伴,她告訴自己必須振作,不能讓家人擔心。來到台中慈濟醫院神經醫學中心求診,醫療團隊親切的態度讓原本害羞緊張的她逐漸放下心防。檢查後,顯示「腰椎第三、四、五節滑脫」,是造成劇痛的原因。
醫療團隊安排「腰椎微創骨釘融合與可撐開式墊片手術」,手術順利完成後,她的臀部刺痛與彎腰不適幾乎完全消失。如今趙女士重新找回生活節奏。每天會拄著單手杖外出散步一小時,還能做一百下深蹲運動。白天偶爾和女兒逛街,晚上有兒孫陪伴。孫子甚至笑說,阿嬤看起來比實際年齡年輕許多。
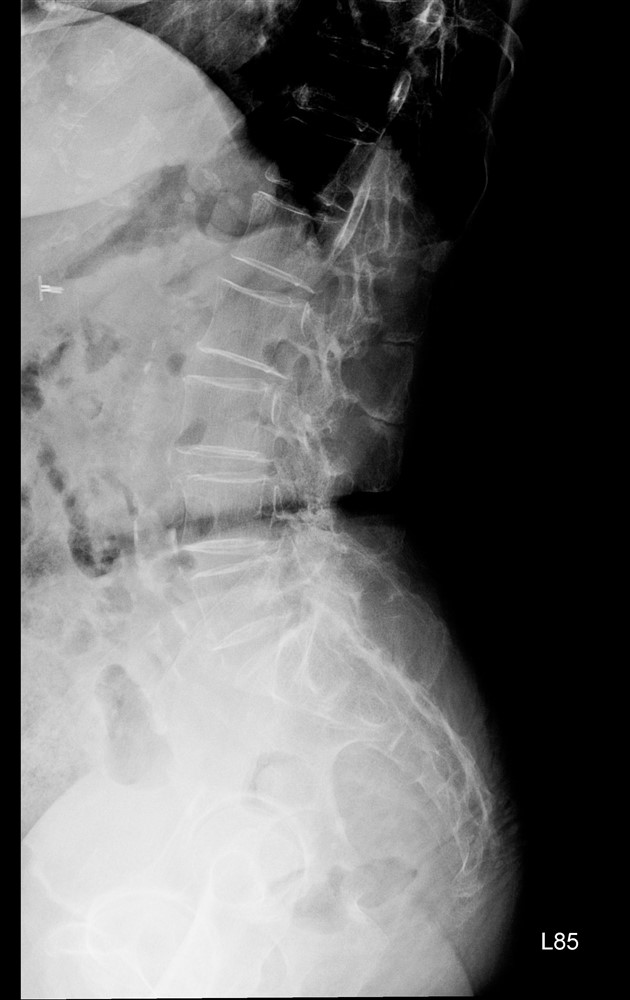
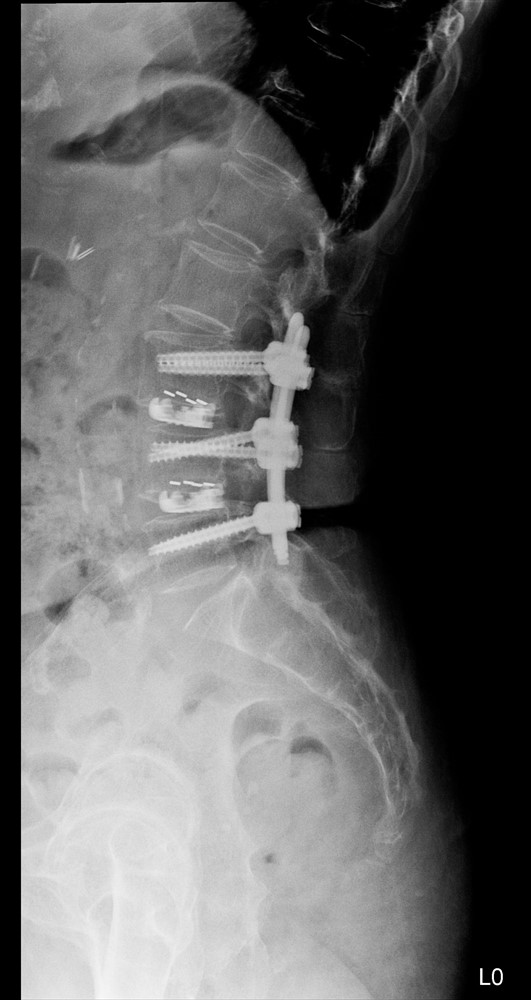
近八十歲的趙女士的腰痛是腰椎第三、四、五節滑脫,經台中慈濟醫院神經醫學中心手術治療後恢復,且更顯年輕了。左圖為術前、右圖為術後。
硬體與制度並進的醫療轉型
複合式手術室啟用以來,神經醫學中心已完成上千例脊椎固定融合手術,其中約六成為微創手術。多數病人在手術隔日即可下床,一週內出院。
更重要的是,術後嚴重併發症比例極低,多數病人能在三個月內恢復工作。一般職業的復職率約八成五,重勞力工作者也有約七成五能回到工作崗位。
從青少年脊椎側彎、到高齡翻修手術,再到各年齡層的微創治療,反映出神經醫學中心的發展方向:以高科技設備為基礎,搭配跨團隊合作與照護模式創新,建立更精準且安全的醫療流程。
林英超主任指出,醫學進步並不僅是設備升級,更重要的是整體觀念的改變。當影像導航、微創技術與復原策略相互配合時,手術不再只是解決疾病,而是幫助病人更快回到正常生活。