脊椎,或稱脊柱,從頸椎、胸椎、腰椎到骶骨、尾骨,撐起人體的骨架。在尾椎骨的地方出問題或長出小尾巴,可能就是「脊柱裂」。
台北慈濟醫院整合泌尿科、骨科、神經外科、復健科團隊,為脊柱裂及其他脊椎病變患者提供跨科團隊的全方位照護,面對逆風的人生,照樣如鷹般展翅翱翔……

左起:骨科黃盟仁醫師、脊柱裂個案管理師廖婉菲、泌尿科醫師楊緒棣副院長、神經外科李定洲醫師、復健科邱佳儀醫師。攝影/盧義泓
文/廖唯晴 審定/楊緒棣 台北慈濟醫院副院長暨泌尿科主治醫師
全臺灣約有大約五千名脊柱裂患者,因為先天脊椎骨發育不全,導致各種併發症。早期許多脊柱裂病人長年奔波在不同科別中,卻仍然找不到病因。為了讓包含脊柱裂在內的脊椎病變患者得到更為完整的醫療照護,台北慈濟醫院與新北市政府在二○一七年合作,邀集泌尿科、骨科、神經外科、復健科等團隊共同開辦「脊椎病變整合門診」,院內也成立「脊椎病變病友會」,每年邀請病友參與健康講座與活動,從中建立病家對疾病的知能,也建立與病共處的正向生活理念。
.jpg)
二○一七年,時任新北市朱立倫市長彙整各界資源,與台北慈濟醫院合作成立「脊椎畸形整合門診」,照護脊柱裂患者。其後台北慈院為照護更多元疾病改為「脊椎病變整合門診」。圖/台北慈濟醫院
長大了還尿褲子
原來是隱性脊柱裂
十一歲的阿明外觀與常人無異,可是卻有尿失禁、嚴重便祕的困擾,甚至常常因為泌尿道感染而發燒。明明是開心就學的年紀,他卻每天悶悶不樂,常常想:「我是不是跟別人不一樣?」媽媽看著兒子總是鬱鬱寡歡,心裡也備受煎熬,經過介紹,將兒子帶來台北慈院泌尿科楊緒棣副院長的門診就醫。
楊緒棣副院長抽絲剝繭,替阿明安排了一連串的檢查,最後在錄影尿動力學、核磁共振的檢查中,發現阿明是一名隱性脊柱裂患者,而且因為脊柱裂併發腎臟水腫。
聽到檢查報告,阿明媽媽十分擔心,拉著醫生直問:「那要怎麼辦?我兒子會好嗎?」幸運地是,阿明的膀胱神經未完全壞損,未來只需要好好服藥,配合注射肉毒桿菌及導尿,就可以過著跟正常人幾乎無異的生活。
好不容易找到病因,也接受治療,但阿明每天卻是放學回家就把導尿管裝上後便不再管它,直到隔天起床才拔掉,日子一久,膀胱就開始脹痛、不舒服。回診時,醫療團隊發現這個情形,再次耐心教導,告訴他隔夜式導尿管只能在睡覺前置放,而且要在一起床就移除。阿明遵從醫囑後,終於緩解不適,也不敢不聽話了。
開放性脊柱裂
神經外科手術後再處理泌尿問題
劉小弟弟是出生時脊髓明顯外露於脊柱骨外,屬於開放性脊柱裂,同時合併水腦症。於是出生兩天的他就開始接受腦部減壓手術,經過兩次手術將水腦症狀控制下來。兩歲時,劉小弟弟因為反覆性泌尿道感染發燒,被轉介到台北慈濟醫院泌尿科進行照護。
楊緒棣副院長透過核磁共振、錄影尿動力學判讀確定劉小弟弟膀胱功能不佳、尿道括約肌閉鎖不全,於是開立口服藥物、注射肉毒桿菌,爸媽遵循楊副院長的醫囑,讓小弟弟的病情得到穩定控制。到現在,劉小弟弟四歲了,膀胱功能進步許多,只需要每三個月定期回診。
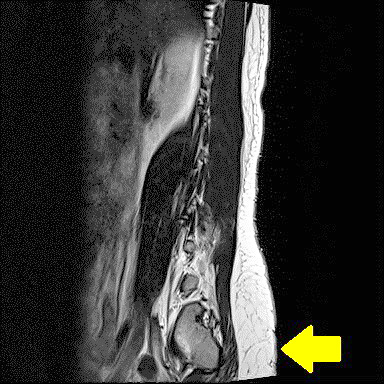
核磁共振檢查出隱性脊柱裂的病灶。圖/台北慈濟醫院
天生的小尾巴
在被醫師確診疾病前,許多患者或家屬從來沒有聽說過「脊柱裂」這個名詞,更沒想過「脊柱裂」會影響孩子的一生,因此在得知疾病的當下,問的第一句話都是:「醫生,這會好嗎?」
楊緒棣副院長用平易近人的方式解釋:「小朋友在媽媽肚子裡的時候,脊椎看起來應該是一個個圓圈圈的管子,這些管子一開始都是平的,隨著胎兒發育,從頭部開始往下慢慢捲起來。可是有些孩子在捲起來的過程中停頓了,特別是在尾椎骨的地方,看起來像是一條小尾巴,這就成為脊柱裂。」原來,楊副院長說的「管子」就是「脊椎骨」,裡面原本裝有人體脊髓和神經,但因為脊椎骨閉合不全,導致脊髓外露或被脊椎骨拉扯受損,造成疾病發生。
脊柱裂發生的症狀與病灶位置有關,若發生在尾髓,受影響的就是大小便、性功能;若閉合不全的地方在脊椎高位,就會影響走路,所以發病型態百百種。
楊緒棣副院長說明,脊柱裂可以分成顯性和隱性,顯性的孩子一出生就可以看到他們的尾椎明顯鼓起,像是肉瘤或水膜,甚至出現水腦,因此醫療團隊能夠立刻診斷,積極照顧。「一般而言,這些小孩子第一次的照顧是在神經外科,醫療團隊會在第一時間將孩子的脊椎管關起來,並且把被拉扯住的神經鬆解。若有脂肪或其他軟組織跑進脊椎管內則會盡快移除,讓每一條神經保有自己活動的空間,避免過度拉扯,維持正常傳導。但儘管一出生就做了修補手術,他們還是會留下長期後遺症。」
.jpg)
台北慈濟醫院兒童泌尿專家楊緒棣副院長說明,脊柱裂兒童也能做好尿尿大小事。攝影/范宇宏
泌尿及便祕是大問題
循醫囑可自我方便
相較之下,隱性脊柱裂的孩子就沒這麼幸運了,因為外觀與正常孩子無異,尿布也會溼,所以他們往往不會在一開始被發現。通常是反覆泌尿道感染、不明原因發燒或到了就學年紀還會尿床,被帶來就醫後在一連串檢查中發現膀胱神經受損,進一步追查才找到原因,原來是脊柱裂。
尿不出來、尿不乾淨而造成泌尿道感染是脊柱裂孩子共同的困擾,若無適切治療,將會導致腎臟水腫、發炎、衰竭,面臨洗腎命運。此外,嚴重的便祕也是這類孩子的大煩惱。
因此在過去,脊柱裂患者要活到超過三十五歲相當不容易,可是隨著醫學進步,診斷跟治療方式趨於多元,脊柱裂患者成人已愈來愈多,只要配合醫囑做好自我照顧,就能好好生活,不需要擔心歲月短暫。
孕媽咪補充葉酸
降低脊柱裂發生率
楊緒棣副院長提到,脊柱裂是先天疾病,發生原因至今不明,但已經知道脊椎管的融合和葉酸有相當重要的關係,所以臨床強烈建議懷孕孕婦在前三個月或懷孕前要多補充葉酸,可預防胎兒的神經管缺損,也可藉此減少百分之五十的脊柱裂發生率。
事實上,有百分之九十的脊柱裂在胎兒時期可以經由產檢發現。楊副院長表示,病灶位置愈高,胎兒時期愈容易診斷出來;但低位閉合不全的寶寶會因難以診斷而出生。因此在臺灣,胎兒在母體被確診脊柱裂就會盡快執行引產手術,使發生率降至萬分之一。
補足脊柱裂醫療缺口
整合門診全照護
在臺灣是萬分之一的發生率,比起海外萬分之三的發生率,臺灣明顯更低,卻也成為脊柱裂無法被列為罕見疾病的主因,進而導致這類病人在醫療資源及政府補助方面較為缺乏,成了照顧困境之一。
台北慈濟醫院開辦的「脊椎病變整合門診」,就是為了這群在全民健保罕病定義邊緣的患者,盡力滿足他們的跨科照護需求,盡可能讓生活維持正常。
.jpg)
台北慈濟醫院成立「脊椎病變病友會」後,醫療團隊每年邀請病友參與健康講座與活動。攝影/連志強
兒童以非侵入性檢查優先
核磁共振是現今脊柱裂的檢查中最能準確診斷的工具,因此當臨床懷疑孩子患病,就會安排檢查。但是顯性、隱性兩種病症的表現不同,所以檢查方式也有差異。就隱性脊柱裂患者來說,從非侵入性的尿流速、膀胱餘尿量到侵入性的錄影尿動力學來確認病人膀胱神經受損程度,並同時運用超音波或X 光確定便祕情形。
楊緒棣副院長說明,考量患者多為孩童,會以非侵入性檢查為優先,尤其當面對不會講話的小寶寶時,臨床會透過「四小時的排尿觀察」檢測。操作方法是家長在四小時中照常餵奶,但醫療團隊會每五分鐘檢查孩童有沒有排尿,如果有排尿,就馬上用超音波檢視膀胱,看尿得乾不乾淨。如果尿不乾淨,就要考量是否有脊柱裂,進一步做錄影尿動力學檢測膀胱神經的受損情形,然後找出確定病因。
要是大一點、可以溝通的兒童來到門診,醫師會請他在尿流速儀器上尿尿,藉此觀察小便流速;正常尿流速為一秒鐘大於等於二十五毫升,但若兒童的尿速度不到五毫升,餘尿又多,就會高度懷疑是脊柱裂,進一步安排錄影尿動力學。待確診後,才會做核磁共振確認病灶位置,進行治療。
楊緒棣副院長表示:「隱性脊柱裂之所以難發現,原因在於醫師不會平白無故替孩子作尿流速檢查,或用超音波檢查有無尿乾淨,通常是小朋友反覆泌尿道感染、發燒、身體一直不太好,才會就醫追查原因。」
至於顯性脊柱裂,由於一出生就可以明顯看出病灶,所以檢查順序跟上述相反,會先做核磁共振,再執行泌尿科檢查。

攝影/許金福
台北慈濟醫院楊緒棣副院長多年來致力於兒童泌尿治療,忙碌於開刀房、病房、診間之餘,擠出時間完成健康醫普書,甚至參加海外義診為病童治療。攝影/吳瑞祥
脊柱裂的泌尿治療三部曲
脊柱裂在泌尿科的治療上就沒有顯性、隱性的差異了。楊緒棣副院長比喻,膀胱就像是人體中的大水球,可以慢慢地裝進去很多小便,而尿道括約肌就是水球下面鎖著的水龍頭開關,正常人在排尿時會自然地收縮膀胱,放鬆括約肌,可是脊柱裂病人會泌尿道感染、腎臟發炎受損就是因為「膀胱變小」、「尿道括約肌無法放鬆」兩個原因所致。
「將膀胱容量增大是治療的第一步。」楊緒棣副院長指出目前的方式包括:口服藥物、在膀胱注射肉毒桿菌強迫膀胱肌肉放鬆以及手術治療三種。
當前面兩項治療方式都無法改善病人的情況時,會以膀胱擴大術治療,作法是用手術截取一段大約四十到六十公分的小腸做成新的膀胱。這三種方式就是脊柱裂在泌尿科的標準治療三部曲。
護腎很重要
自助性清潔導尿好生活
治療不是一蹴可幾, 整個過程需要視膀胱的情況不斷調整,楊副院長強調:「無論何種治療方式,將腎臟功能保護好是照顧這些病人的主要目標。」除此之外,針對一些便祕非常嚴重的個案,醫療團隊也會就他們的情況教導通便方法,提醒定時通便的重要。
無奈的是,並不是所有患者接受治療後就可以痊癒,脊柱裂是不可逆疾病,病童因無法自主排尿,需要終身導尿,而且做的是間歇性導尿。
楊緒棣副院長補充說道:「病人一天至少要導尿六到八次,但是為了讓這件事情不會變成生活負擔,我們教導自助性清潔導尿。他們只要將手洗乾淨,帶著一根導尿管就能自行導尿,再配上隔夜式導尿管,生活幾乎可以不受影響。」人生因為一根導尿管從此變成彩色的。
在台北慈濟醫院醫療團隊的悉心照顧下,這群脊柱裂患者從五歲的小孩到八十歲的阿嬤都能自己導尿,生活不再受限,可以自由自在地去旅行,從事各種休閒活動。
攝影/李明霂