文/吳宛霖
消化管是從口腔延續到肛門的通道,從食道、胃、小腸、大腸到肛門,肩負食物的運輸、細化、分解和吸收後排出。民以食為天,消化管與進食活動密不可分。鑑於臺灣的大腸癌罹患率為全球第一,而每年國人十大癌症排行榜,消化管癌症包括大腸癌、胃癌、食道癌等名列前茅。
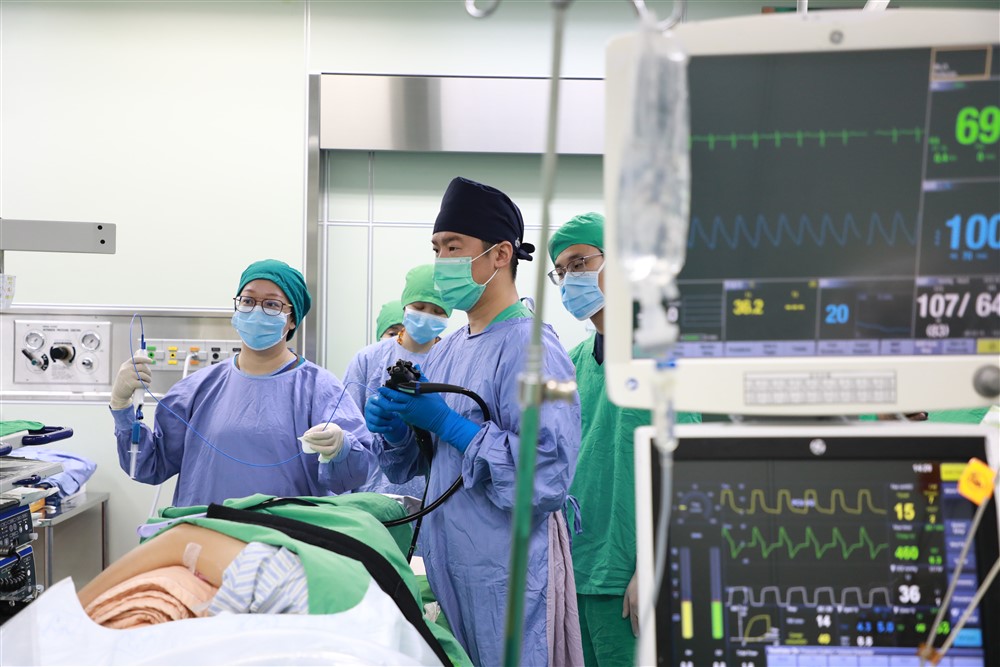
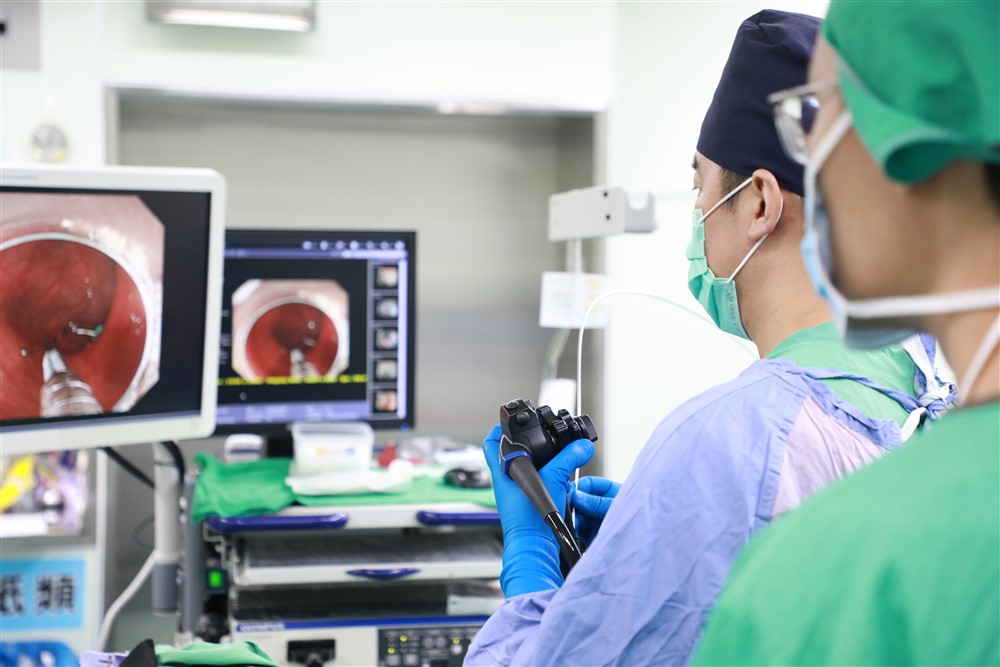
花蓮慈濟醫院內視鏡進階治療科簡錫淵主任的消化管癌症的篩檢法寶:「影像強化新型光源」、「染色劑讓腫瘤現形」以及「人工智能」三項科技。
健康管理法則:
早期精準防禦、早期微創治療
消化管健康與「飲食」息息相關,食道、胃和腸是身體裡的「內表面」,亦是接觸大量食物、細菌、病毒及環境毒素的介面,是體內的第一道防線,因此食道、胃與大腸的黏膜長期承受磨損與刺激,長期發炎的結果,可能成為細胞變異的癌症戰場,要掌握「早期精準防禦、早期微創治療」的健康管理法則,就能常保健康。
「精準防治」即是預防勝於治療,「初級預防」是從源頭阻斷致癌因子,避免患病。譬如戒菸、戒酒、戒檳榔,改變生活型態,飲食少鹽、少油、多蔬果,同時積極除菌阻斷罹癌的刺激,譬如治療根除幽門螺旋桿菌,就能預防胃癌。喝酒、嚼檳榔以及飲食過熱、肥胖、胃食道逆流等都會增加食道癌的風險,肉類、加工肉類以及酒精,也都是大腸癌的成因之一。
「次級預防」是早期發現、早期診斷、早期治療。政府補助五十至七十四歲民眾每兩年一次糞便潛血檢查,國健署補助的糞便潛血檢查採用的是免疫法,最大優點就是不容易受到食物、藥物、生理期或痔瘡的干擾,另外也不太會受到胃部、十二指腸潰瘍等上消化道出血疾病的影響。所以若糞便採檢產生潛血陽性反應,就要先找醫師進行消化道內視鏡來確認最為可靠。
而臺灣每年約有四千人罹患胃癌,胃癌多與幽門螺旋桿菌感染長期發炎有關。臺灣目前有針對高風險地區幽門螺旋桿菌篩檢與除菌治療,民眾都可以多加利用,守護自身健康。

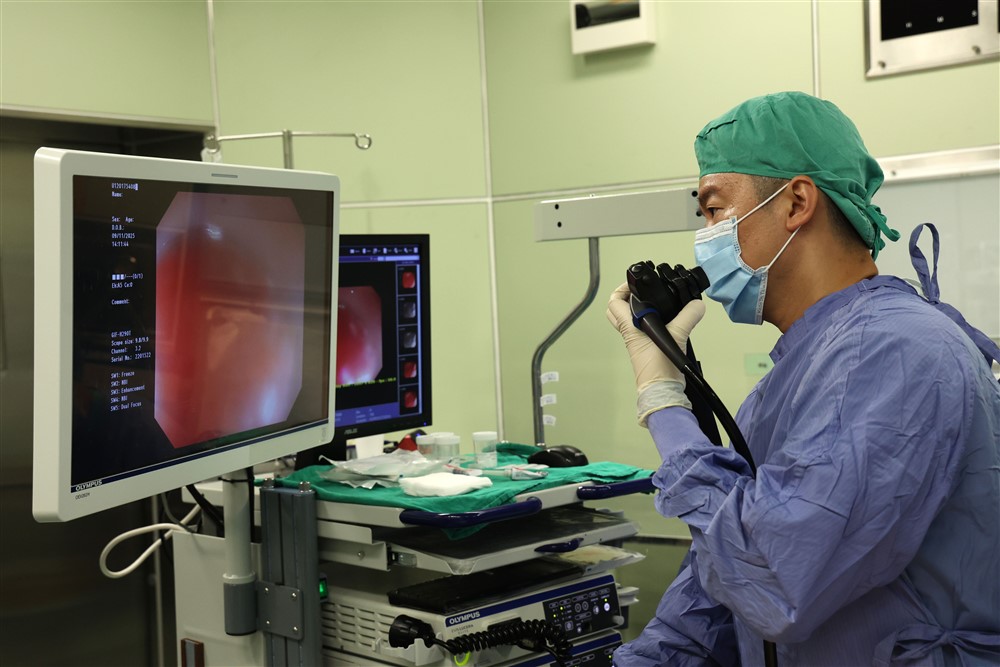
簡錫淵醫師透過投影螢幕顯示說明,內視鏡使用不同光源以強化影像,讓異常黏膜被突顯出來。攝影/劉明繐
精準防治三大法寶:
影像強化新型光源+
染色劑讓腫瘤現形+人工智能
花蓮慈濟醫院內視鏡進階治療科主任簡錫淵醫師對於癌症也有篩檢法寶,包括「影像強化新型光源」、「染色劑讓腫瘤現形」以及「人工智能」三項科技新法來精準篩查、診斷,可以把食道、胃和大腸的癌症精準的找出來。
簡主任指出,目前已發展出許多融合科技的新型的篩檢方式,新科技可以「精準篩查」,讓早期癌症與癌前病變容易被找到、被發現。
首先是「特殊光源」的使用,有光才能看得見物質,舊時代的內視鏡是用「燈泡」產生光源,燈泡亮度會隨著使用時間而衰變,導致是視線不良降低檢出率,現在的內視鏡都是用LED 燈,不但光源穩定,而且耐久不發熱,非常可靠,較新型的內視鏡在光源上還有很多「影像強化」的功能,讓異常及癌變的黏膜能夠被凸顯出來,藉由改變光源的特性,例如消除紅光或以綠光來得到強化影像的效果。
再者是「染色劑」使用。做內視鏡時,染劑的幫助也非常大,包括吸收型染劑或對比式染劑,可以將染色劑大面積地噴灑在黏膜表面,病灶區域的形狀、邊界、表面結構更加清楚,讓癌變或腫瘤能現形。
吸收型染劑主要用在食道,可以大面積噴灑,通常用於「高危險群」的篩查,不是一般病人都噴灑。高危險族群包括:菸酒檳榔食用者、頭頸口腔下咽癌患者、曾有食道癌者、家族病史者,可以用盧戈氏碘液(Lugol's solution)做大面積篩查。
對比染色劑,例如靛藍胭脂紅(Indigo Carmine),可以用於強化黏膜凹凸的變化,也有醫師大面積噴灑在升結腸及盲腸,用以偵測扁平病灶。
第三為「人工智能」的協助,AI 人工智能目前在醫療上如火如荼的運用,AI協助偵測病灶,提醒醫師銀幕畫面中異常黏膜的存在,也可以協助分析腫瘤的惡性可能性,讓篩檢可以範圍更大也能更深入。
簡錫淵醫師建議四十歲以上的民眾都能進行腸胃鏡檢查,更能精準掌握自己的健康。簡醫師強調,消化管黏膜長出來的癌症愈來愈普遍,這些癌症都與「吃」有關係,消化管癌症早期發現早期治療,治癒率相當高,因此「精準」的從上游的飲食開始管裡,到確定罹癌下游的微創治療,掌握怎麼吃、保養和治療方式,讓大家平時就能照顧自己的腸胃道健康。
若確定真的罹患早期癌症或僅是癌前病變,也不須驚慌,簡錫淵醫師表示,「精準微創治療」的方式,可以根治僅存在於黏膜層或黏膜下層的早期癌、癌前病變。

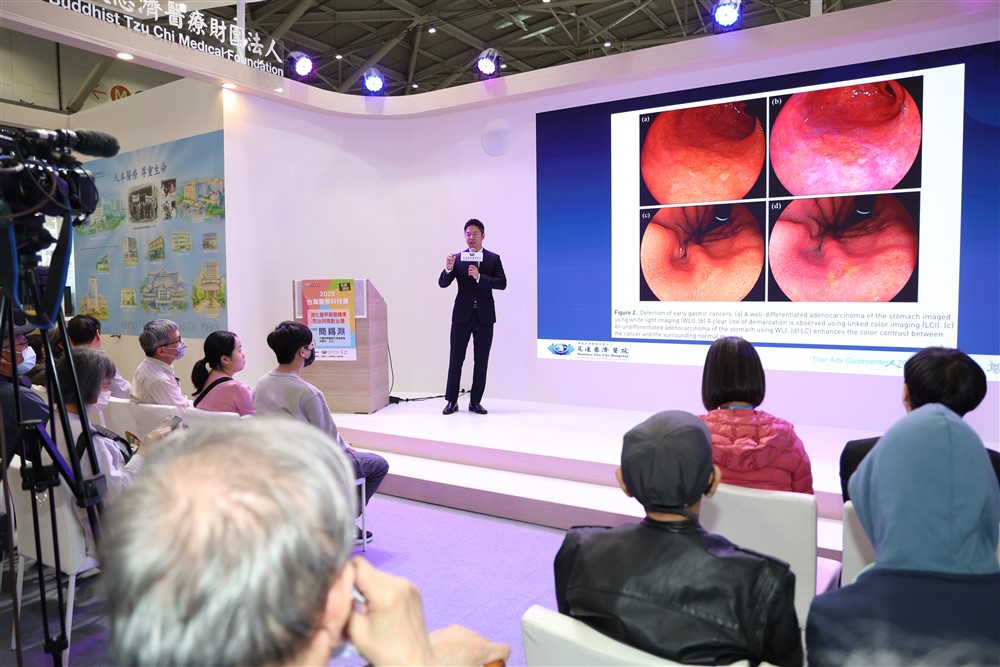
花蓮慈濟醫院內視鏡進階治療科簡錫淵醫師在二○二五年臺灣醫療科技展慈濟醫療法人展場分享消化管的新型篩檢方式,讓早期癌症與癌前病變容易被發現。攝影/許榮輝
